Политравма
Съдържание
- Политравма
- Специфични особености в доболничното поведение при пациенти с политравма. Основни фази на доболнични действия на спешния екип в случаи на политравма
- Период преди пристигане на мястото на инцидента. Период на начална преценка и ресусцитация на пациент с политравма
- Период на бърза травма-преценка (БТП) или фокусиран преглед (ФП) и анамнеза
- Инструменти за определяне на приоритета, триажа и начина на транспорт при пациенти с политравма
- Транспорт. Предаване на пациента в лечебно заведение
- Поведение при пациент с политравма в спешно отделение
- Вторичен преглед при пациенти с политравма
Поведение при пациент с политравма в спешно отделение
Оптималното третиране на пациент с политравма изисква организирана начална оценка и системен подход при лечението. Началната преценка заедно с ресусцитация са част от първата фаза при терапията на политравмата. По време на началната преценка се третират животозастрашаващи увреждания с приложение на ресусцитационни мерки. Животоспасяващите действия се извършват едновременно с първоначалната преценка и продължават в следващата фаза на лечението.
При оптимални условия, първоначалната преценка трябва да се изпълни за период от 3 до 5 минути след постъпване на пациента.
Вторичната оценка на политравмата следва първичната, при което се идентифицират и стратифицират по тежест всички травматични увреди, които не застрашават пряко живота, посредством детайлен преглед и извършване на допълнителни изследвания. Колкото са по-тежки първоначалните травматични увреди, толкова по-голяма е вероятността някои увреди да бъдат пропуснати.
Първоначалната оценка на политравмата се изпълнява в предварително строго регламентиран порядък (ABCDE), който определя идентифициране и третиране първо на травматичните увреди, пряко застрашаващи живота (таблица 5).
Таблица 5. Общ преглед на първичната преценка при политравма в спешно отделение
-
A (Airway)
- Поддържане на свободно проходими дихателни пътища с протекция на шийния гръбнак (мануална имобилизация)
-
B (Breathing)
- Осигуряване на адекватна вентилация при кислородотерапия
- Преценка на дишането и третиране на животозастрашаващи увреди
-
C (Circulation)
- Циркулаторна поддръжка с контрол над хеморагията
- Преценка за вътрешно и външно кървене, пулс, артериално налягане, капилярен феномен
-
D (Disability)
- Неврологична преценка – GCS, зеници, дефицит
- Анамнеза
-
E (Exposure)
- Разсъбличане на пациента с контрол над околната среда
- Пълно разсъбличане, инспекция на цялото тяло за наличие на наранявания: аксила, ингвинална област, перинеум, гръб (претъркаляне); покриване на болния за предотвратяване на хипотермията
Подръжка на свободно проходими дихателни пътища с протекция на шийния гръбнак
Първичната оценка при пациент с травма започва с проверка и поддръжка на свободно проходими дихателни пътища. Най-честите фактори, застрашаващи проходимостта на дихателните пътища при политравма, са стеснено съзнание с релаксация на орофаринкса, мускулите на езика и епиглотиса, и съответно обструкцията на дихателните пътища като последица от тези промени. Осигуряването на проходими дихателни пътища често се затруднява от допълнително наличие на лицева травма, черепно-мозъчна травма, шийна травма, кървене и повърнати материи в дихателните пътища, или чужди тела. Прегледът на дихателните пътища започва с преценка за проходимост и адекватност на вентилацията. При осигуряване на проходимост на дихателните пътища при всички пациенти с политравма се прилага мануална гръбначна шийна имобилизация още в самото начало, ако дотогава при болният не е наложена пълна гръбначна имобилизация.
Преценка на дихателните пътища
Преценката на проходимостта на дихателните пътища и спонтанното дишане трябва да се извърши за период от 10 до 15 секунди от началото на първичната преценка (таблица 6).
Таблица 6. Стъпки за преценка на проходимостта на дихателните пътища при първоначална оценка на политравма
- Проверете (наблюдавайте) за наличие на кондензация по кислородната маска (може да липсва при топли и сухи климатични условия)
- Проверете (слушайте) за наличие на звуци при дишане и почувствайте наличието на издишан въздушен поток в ухото; наличието на говор е признак за проходимост на дихателните пътища
- Проверете (наблюдавайте) за наличие на дихателни екскурзии и признаци за респираторен дистрес – ноздрено дишане, субстернален, интеркостален и югуларен тираж, чужди тела и признаци за травма на дихателните пътища
- Проверете (наблюдавайте) за наличие на кръв, повърнати материи, костни фрагменти, счупени зъби, протези и други чужди тела
- Проверете (слушайте) за наличие на стридор или шумно дишане
Наличието на говор при зададен въпрос индицира проходими дихателни пътища. Наличието на фонация не означава, че дихателните пътища са осигурени и нищо не ги застрашава. Фонацията означава, че дихателните пътища не са в непосредствена опасност и има налична вентилация. При наличие на апнея се пристъпва към вентилация с дихателен мех и лицева маска при 100 % кислородоподаване, докато се подготвя осигуряването на дефинитивни дихателни пътища, най-често оротрахеална интубация. Парциална обструкция на дихателните пътища има при наличен стридор, шумно дишане и тахипнея. При ларингеална травма са налице пресипнал глас или афония, придружени от хиперсаливация.
На таблица 7 са посочени факторите и заболяванията, усложняващи спешното осигуряване на свободно проходими дихателни пътища при политравма.
Таблица 7. Фактори и заболявания, усложняващи спешното осигуряване на свободно проходими дихателни пътища
- Пълен стомах
- Гръбначномозъчна травма
- Лицево-челюстна травма
- Хипоплазия на мандибулата
- Макроглосия
- Тризмус
- Ревматоиден артрит
- Анкилозиращ спондилит
- Злокачествено затлъстяване
- Синдром на Даун
- Микроглосия
- Кървене в назофаринкса
Основните и напреднали техники за поддръжка на дихателните пътища са посочени на таблица 8.
Таблица 8. Основни маньоври за поддръжка на дихателните пътища при пациенти с политравма
- Кислородотерапия: кислородна маска при максимален поток, без рибридинг
- Повдигане на брадичката и долната челюст напред, без екстензия на главата
- Отстраняване на чужди тела/кръв посредством аспирация и внимателна манипулация
- Използване на орофарингеален или назофарингеален път
На таблица 9 са представени методите за осигуряване на свободно проходими дихателни пътища при болни с политравма
Таблица 9. Методи за осигуряване на свободно проходими дихателни пътища при болни с политравма. При съмнения за шийна гръбначномозъчна травма, гръбначната имобилизация се поддържа при всички методи.
-
Дефинитивни
- Оротрахеална интубация
- Директна ларингоскопия (± използване на буж)
- Фиброоптична бронхоскопия
- Фиброоптичен ларингоскоп
- Видео-асистирана ларингоскопия
- Трансилюминация
- Сляпа дигитална/тактилна интубация
-
Назотрахеална интубация
- Сляпа
- Фиброоптична
- Трансилюминация
-
Хирургични методи
- Транстрахеална игла
- Ретроградна интубация
- Крикотиротомия
- Трахеостомия (класическа, дилатативна)
-
Недефинитивни
- Ригидна бронхоскопия
- Маскова вентилация
- Назофарингеален път
- Орофарингеален път
- Ларингелна маска
- Езофагеален обтуратор
- Combitube
Пациентите с политравма са с повишен риск от повръщане и аспирация на стомашно съдържимо. При тези пациенти е необходимо поддържането на постоянно налягане с палец и показалец върху крикоидния хрущял (маньовър на Sellick) по време на установяването на дефинитивни дихателни пътища, с изключение на болни с ларинго-трахеална травма. При активно повръщане маньовърът се прекратява поради опасност от руптура на хранопровода. Аспирацията на секрети и кръв от орофаринкса трябва да се извършва внимателно. Най-доброто решение за установяване на дефинитивни дихателни пътища при индикации е оротрахеалната интубация с бърз последователен увод. Гръбначната шийна имобилизация трябва да се поддържа през цялото време на оротрахеалната интубация. Индикациите за трахеална интубация при пациенти с политравма са показани на таблица 10.
Таблица 10. Индикации за трахеална интубация при политравма (дефинитивен дихателен път).
-
Протекция на дихателните пътища при висок риск от аспирация
- GCS < 9 т.
- Тежка лицево-челюстна травма
- Механична травма с интоксикация
- Кървене, повръщане
-
Риск от обструкция:
- нарастващ хематом на шията
- стридор
- ларингеална
- трахеална травма
- Нужда от поддържане на вентилацията
-
Апнея
-
Неефективна вентилация:
- гръден капак
- тежка метаболитна ацидоза
- хиперкарбия
- тензионен пневмоторакс
- хемоторакс
- умора на дихателната мускулатура
-
Неефективна вентилация:
- Нужда от спешна оперативна интервенция или обща анестезия
- Нужда от трахеопулмонален тоалет
-
Поддръжка на оксигенацията
- Хипоксия, цианоза
-
Нужда от оптимална ресусцитация
- Прогресивен травматичен шок, ексангвинация
- Неврогенен шок, травма с кардиогенен шок
Преценка и поддържане на дихателната функция
Вторият елемент на началната преценка и ресусцитация е поддържането на дихателната функция посредством незабавно идентифициране и терапия на животозастрашаващи състояния, свързани непосредствено с дишането (таблица 11).
Таблица 11. Животозастрашаващи респираторни състояния при политравма
-
Тензионен пневмоторакс
- Акумулация на голямо количество въздух под налягане в плевралната кухина
-
Масивен хемоторакс
- Акумулация на голямо количество кръв в плевралната кухина
-
Смучеща рана на гърдите (открит пневмоторакс)
- Открито нараняване с навлизане на въздух в гръдния кош при инспириум
-
Гръден капак с нестабилност на гръдната стена
- Резултат от множествени счупвания на повече от 1 ребро по съседство в повече от една линия
-
Сърдечна тампонада
- Акумулация на кръв в перикардния сак с последващо спадане на сърдечния дебит
На таблица 12 е представена етиологията на дихателната недостатъчност при пациенти с политравма.
Таблица 12. Етиология на дихателната недостатъчност при пациенти с политравма
-
Обструкция на дихателните пътища
- Чуждо тяло (авулзия на зъб)
- Обструкция от меките тъкани
- Оток на дихателните пътища
- Кървене от дихателните пътища
- Кръв и повърнати материи в дихателните пътища
- Ларингеална (фрактура), трахеална или бронхиална травма
-
Нарушена вентилация
- Белодробна аспирация на стомашно съдържимо
- Хемоторакс
- Пневмоторакс
- Хемопневмоторакс
- Белодробен оток
- Гръден капак с белодробна контузия
- Инхалационна увреда (термична травма)
-
Сърдечно-съдова система
- Прогресивен шок
- Сърдечна тампонада
-
Други
- Лезия на гръбначния мозък
- Тежка черепно - мозъчна травма
- Механична травма с интоксикация (предозиране)
- Политравма на фона на хроничен тежък коморбидитет
Инспекцията на дихателната функция включва определяне на дихателната честота и дихателния модел. Шията трябва да се прегледа за разширени шийни вени и девиация на трахеята. Разширените шийни вени са признак за повишено интраторакално налягане, каквото има налице при тензионен пневмоторакс, масивен хемоторакс и сърдечна тампонада (липсва девиация на трахеята). При травматичен шок този белег може и да липсва. Девиацията на трахеята е признак за унилатерален тензионен пневмоторакс или масивен хемоторакс. Парадоксалните движения на гръдния кош предполагат наличие на гръден капак. Асиметрията на дихателните движения подсказва за наличие на масивен хемоторакс, тензионен пневмоторакс или гръден капак. Палпацията и перкусията на гръдния кош целят установяване на деформитети и крепитации (фрактури на ребра и стернум, въздух). Подкожният емфизем сочи наличие на лезия на дихателните пътища дистално от ларинкса, хиперрезонансният тон – тензионен пневмоторакс, а притъплението – хемоторакс. Аускултацията цели установяване на еднаквост на дишането в двете гръдни половини. Отслабеното дишане индицира ипсилатерален хемоторакс, пневмоторакс или белодробна контузия.
Тензионният пневмоторакс и масивният хемоторакс могат да бъдат дренирани и без ренгенографско потвърждение по време на първоначалната преценка. Всички животозастрашаващи респираторни състояния трябва да бъдат третирани най-бързо след установяването им – иглена декомпресия, последвана от плеврален дренаж при тензионен пневмоторакс, гръден дренаж при масивен хемоторакс, перикарден дренаж при сърдечна тампонада (иглена перикардиоцентеза), херметизация на смучеща рана със стерилна оклузивна превръзка, залепена само от три страни под формата на еднопосочна клапа. При налагане на оклузивна превръзка, и влошаване на състоянието на болния, тя трябва незабавно да се премахне. При голяма смучеща рана се налага интубация на трахеята и механична вентилация. Лечението на гръдния капак става посредством пневматична стабилизация – вътрешна (интубация на трахеята и механична вентилация) и външна (фиксация на фрактурите). При наложителна механична вентилация се поддържа хемоглобинова сатурация над 94% при контрол на кръвните газове. На таблица 13 са представени факторите, затрудняващи обдишването с дихателен мех при пациенти с политравма
Таблица 13. Фактори, затрудняващи обдишването с дихателен мех
- Дълга брада
- Лицево-челюстна травма
- Масивна долна челюст
- Лицеви изгаряния
- Затлъстяване
- Макроглоси
Циркулаторна преценка и контрол над хеморагията
Преценката на циркулацията включва оценка на перфузията, обемния статус, контрол над хеморагията, възстановяване на кръвния обем и честа нова оценка. При тези действия от определящо значение са намаляването на вероятността от наличе на неразпозната кръвозагуба и бързото определяне на фактори, които провокират хемодинамична нестабилност встрани от обемния дефицит.
Хемодинамичната стабилност при болен с политравма се дефинира като наличие на адекватен кръвоток и органна перфузия. С цел опростена преценка на хемодинамичния статус е въведена класификация, която почива на лесно определими клинични параметри. Класификацията на големината на кръвозагубата се базира на клиничната картина и параметрите на хемодинамичния статус (таблица 14).
| Клас I | Клас II | Клас III | Клас IV | |
|---|---|---|---|---|
| Кръвозагуба (ml) | ≤ 750 | 750 – 1500 | 1500 – 2000 | ≥ 2000 |
| Кръвозагуба (% от ОЦК*) | ≤ 15 | 15 – 30 | 30 – 40 | ≥ 40 |
| Пулс | < 100 | > 100 | > 120 | ≥ 140 |
| Артериално налягане | нормално | нормално | понижено | понижено |
| Пулсово налягане | нормално/повишено | понижено | понижено | понижено |
| Дихателна честота | 14 – 20 | 20 – 30 | 30 – 40 | < 35 |
| Уринен дебит (ml/h) | ≥ 30 | 20 – 30 | 5 – 15 | анурия |
| Ментален статус | лека въздуба | умерена възбуда | възбуда и объркване/td> | летаргия |
| Течностно заместване** | кристалоид | кристалоид | кристалоид + кръв | кристалоид + кръв |
| * ОЦК – обем на циркулиращата кръв (~70 ml/kg) | ||||
| ** Кристалоиден разтвор се прилага в три пъти по-голям обем от обема на кръвозагубата | ||||
Големината на кръвозагубата трудно може да се определи по клиничната картина и хемодинамичните параметри при пациенти с налична черепномозъчна травма. В допълнение на външното кървене, при тежка политравма кръвозагубата може да се дължи и на вътрешно кървене вследствие тазова фрактура, вътрекоремна хеморагия, ретроперитонеален хематом, масивен хемоторакс, серийни фрактури на ребра и множествени фрактури на дълги кости. На таблица 15 са показани стойностите на предполагаемата кръвозагуба по телесни региони. Стойностите на кръвозагубата са представени като динамичен показател (в скоби), тъй като кървенето в някои региони може да продължи след течностната ресусцитация и възстановената перфузия.
| Тип на фрактурата | Кръвозагуба |
|---|---|
| Ребра | 100 – 200 |
| Гърди/корем | ~ 1200 (1000 – 3000) |
| Таз | > 1300 (1300 – 5000) |
| Прешлени | ~ 700 (500 – 1500) |
| Бедро | ~ 1200 (1000 – 2500) |
| Мишница, предмишница | ~ 400 (200 – 1000) |
| Коляно | ~ 300 (200 – 500) |
| Подбедрица | ~ 800 (500 – 1500) |
| Ходило | ~ 400 |
| Открита фрактура | + 800 |
| Открита ЧМТ* | ~ 1600 |
| Закрита ЧМТ | ~ 400 |
| * ЧМТ – черепно-мозъчна травма | |
На таблица 16 са посочени основните индикатори, използвани за оценка на циркулаторната функция при пациенти с политравма
Таблица 16. Основни индикатори за преценка на циркулаторната функция в спешно отделение при болен с политравма
- Пулс – честота, характеристика, сигнал от пулсоксиметъра
- Артериално налягане – систолично, диастолично, пулсово
- Кожна перфузия – температура, капилярен феномен
- Шоков индекс = Пулсова честота / систолично артериално налягане
- Ментален статус
- Телесна температура
- Уринен дебит
- Централно венозно и други инвазивни съдови налягания
Циркулаторната депресия при политравма, която не е свързана с обемния дефицит, може да се дължи на хемоторакс, пневмоторакс, руптура на диафрагмата, перикардна тампонада и травма на гръбначния мозък. Предвиждането и превенцията на травматичния шок е важен елемент на първоначалната преценка и ресусцитация при политравма. Трябва да се изключат важни места за ексангвинация, които впоследствие могат да доведат до хемодинамична декомпенсация, като възможните области са пет – външно кървене, гръден кош, корем, ретроперитонеум и дълги кости. Външното кървене изисква незабавна хемостаза: притискане на рана или проксимален съд, налагане на турникет или маншет за измерване на артериално налягане проксимално от лезията, лигиране на съд и селективна емболизация. Отговорът на пулсовото и систоличното налягане към приложението на течности спомага за преценка на тежестта на хиповолемията. При хипотензивни тахикардични пациенти, приложението на 20 ml/kg кристалоиден разтвор за 15 минути нормализира виталните белези при лека хеморагия (10 – 20% от обема на циркулиращата кръв). Транзиторното подобрение на виталните признаци след приложение на първоначален кристалоиден болус предполага персистиращо кървене и кръвозагуба над 20% от ОЦК. Обикновено тези пациенти се нуждаят от повторни течностни болуси и биопродукти. При неповлияване на виталните белези след приложение на повторен течностен болус, вероятно е налице тежка кръвозагуба (> 40% от ОЦК) и персистиращо кървене с нужда от бързо течностно заместване (кристалоид, колоид, кръв) и спешна оперативна интервенция (лапаротомия, торакотомия, травматологична интервенция). Мониторирането на уринния дебит е важен, но не и спешен индикатор за обемния статус при болни с политравма. Основните лабораторно-инструментални изследвания при пациенти с политравма са обобщени на таблица 17.
Таблица 17. Лабораторни/инструментални изследвания при пациенти с политравма.
- Серийни хемоглобин и хематокрит
- Тест за кръвна група и Rh(D) антиген
- Тест за бременност при жени
- Серийни коагулограми
- Серумни електролити
- Алкално-киселинен статус
- Артериални газове
- Серумен лактат
- Електрокардиограма
- Рентгенография на гръден кош
- Рентгенография на шийни прешлени
- Диагностичен перитонеален лаваж
- Абдоминална ехография
- Компютърна Аксиална Томография (КАТ)
КАТ не се предприема при хемодинамично нестабилни пациенти с политравма. Мониторингът на пациента по време на ресусцитация трябва да включва ниво на съзнание, адекватност на дихателните пътища и вентилацията (кръвно-газов анализ, пулсоксиметрия, аускултация), инспекция на периферния пулс, топлина на кожата, капилярен феномен, уринен дебит (поставяне на уретрален катетър), лабораторни показатели (хемоглобин и хематокрит), артериално налягане (преди и след течностен болус) и постоянна мониторна електрокардиограма. Течностната терапия заедно с хирургичната хемостаза са в основата на лечението на пациентите с политравма. Основните принципи на течностната терапия при болни с политравма са показани на таблица 18.
Таблица 18. Основни принципи на течностната терапия при политравма
- Течностната терапия се води през два и повече периферни венозни източника с голям лумен
- Агресивна течностна терапия се прилага единствено след дефинитивна хирургична хемостаза
- Течностната терапия се води с максимална скорост след задоволителна хемостаза до постигане на хемодинамичните цели
- Течностната терапия трябва да следва модела: кристалоид --> колоид --> кръв и плазма или приоритетите: вътресъдов обем --> хемоглобин --> коагулационни фактори
- Кристалоидните разтвори се прилагат в обем три пъти по-голям от обема на заместваната кръвозагуба
- При приложение на кристалоиден разтвор над 3 литра и липса на хемодинамичен отговор, пациентът се нуждае от трансфузия и е с голяма вероятност за персистиращо вътрешно кървене
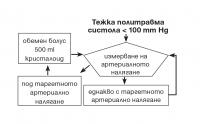
Началната преценка и ресусцитация на политравмата трябва да бъдат съпроводени от течностна терапия. Прилага се начален течностен болус в обем 20 до 30 ml/kg кристалоиден разтвор (рингеров лактат - Хартман) при всички пациенти с политравма и систолично налягане под 100 mm Hg. При персистираща хипотензия се преминава към обемен болус колоиден разтвор (човешки серумен албумин 7.0 ml/kg; Хетастарч 7.0 ml/kg) и трансфузионна терапия (прясна кръв, еритроцитен концентрат) при нестабилен пациент с персистиращи загуби и хематокрит < 25%. В ранната ресусцитационна фаза се препоръчва спазване на терапевтичен протокол, включващ течностни болуси от по 500 ml кристалоиден разтвор, ново измерване на артериалното налягане и сравнение с таргетно артериално налягане (90 mm Hg, 110 mm Hg при пациенти в старческа възраст и хипертоници) (фигура 3).
Фигура 3. Клиничен протокол за течностна ресусцитация на тежка политравма с налична хипотензия
Допустимите най-ниски нива на хематокрит при толериращи анемия млади пациенти (без тежък коморбидитет) са между 18 и 22%. Допустимите най-ниски нива на хематокрит при нетолериращите анемия пациенти (болни в старческа възраст с болест на коронарните артерии) са от 28 до 30%. В повечето случаи кръвозагуба до 30% от ОЦК се компенсира единствено с кристалоиден разтвор. Кръвозагуба над 30% от ОЦК налага приложение на кристалоидни и колоидни разтвори. Кръвозагуба над 40% от ОЦК налага приложение на кристалоидни разтвори, колоидни разтвори, трансфузия на прясна кръв и приложение на коагулационни фактори (прясно замразена плазма, тромбоцитен концентрат). Приложението на кристалоидни разтвори трябва да бъде в обем три пъти по-голям от предполагаемата кръвозагуба (3 l кристалоиден разтвор за заместване на 1 l кръвозагуба). Приложението на прясно замразена плазма следва трансфузията по формула 2 E прясно замразена плазма след 8 E кръв. Тромбоцитен концентрат се прилага при тежка дилуционна коагулопатия и рядко е индициран при тромбоцитен брой над 50000, с постресусцитационно таргетно ниво > 75000.
Неврологична преценка и анамнеза
На таблица 19 са показани елементите на първоначална неврологична оценка на пациенти с политравма в спешно отделение
таблица 19. Първоначална неврологична преценка при политравма в спешно отделение
- GCS, AVPU
-
Зеници
- реакция на светлина, еднаквост
-
Неврологичен дефицит в крайниците
- латерализация, слабост
- сензорен дефицит, пареза, плегия
Бързата неврологична преценка се изпълнява непосредствено след идентифициране и третиране на животозастрашаващите увреди, свързани с дихателните пътища, дишането и циркулацията. Резултатите от проверката за реакцията на пациента към вербални и болезнени стимули (AVPU) на място на инцидента трябва да се сравнят с тези, които са установени при постъпване на пациента в спешно отделение и след ресусцитационните мерки. Стесненото съзнание при пациенти с политравма трябва да се отдава на хипоксия, хиповолемия и травматична мозъчна увреда, но не трябва да се пропускат и други възможни причини, като ефекти на някои медикаменти, алкохола и хипотермията. Всяка промяна в съзнанието при пациент с политравма трябва да бъде преценена посредством КАТ при стабилизиране на виталните функции. При пациент с политравма неврологичната преценка трябва да бъде извършена за 1 до 2 минути. В документацията трябва да присъства винаги неврологична преценка в динамика – преди и след постъпване в спешно отделение, преди и след проведена ресусцитация, в началото и в края на престоя в спешно отделение. Клиничните признаци за черепно-мозъчна травма са стеснено съзнание, промени в зеничните реакции на светлина и рамера им, оток и деформации по главата, хемотимпанум, ликворея, травматични очила, гърчове и кръвонасядания по мастоидната кост. При 94% от пациентите с черепномозъчна травма, мидриатичната зеница е от страната на мозъчното увреждане (масовата лезия). На таблици 20 и 21 са посочени белезите за увреда на шийния отдел на гъбначния мозък и критериите за определяне на пациентите с нисък риск за увреда на шийния отдел на гръбначния стълб.
Таблица 20. Белези за увреда на шийния отдел на гръбначния мозък
- Болка по средната линия на шийния гръбнак
- Пареза/плегия под нивото на увредата
- Загуба на сетивност и рефлекси под нивото на увредата
- Парестезии по крайниците
- Нарушения във вентилацията (висока спинална увреда)
- Признаци за спинален шок
Таблица 21. Критерии за определяне на пациентите с нисък риск за увреда на шийния отдел на гръбначния стълб
- Липсва болезненост и напрежение по средната линия на шийния гръбнак
- Липсват белези за интоксикация на болния (алкохол, наркотици)
- Буден пациент
- Липсват данни за фокален неврологичен дефицит
- Липсват силно болезнени увреди, пречещи за реална преценка от страна на болния
Анамнеза
Анамнестичните данни се събират от спешния доболничен екип, придружители, близки или от самия пациент. Те трябва да включват обстоятелствата около травматичния инцидент (механизъм на травмата), локализация на болковия синдром, наличието на алергии, последно хранене, придружаващи заболявания, обемът на доболничното лечение и хронично медикаментозно лечение, обединени в акростиха AMPLE (Allergies, Medications, Past history, Last meal, Events) или ПОМПА - Последно хранене, Обстоятелства около инцидента, Медикаментозна терапия, Придружаващи заболявания, Алергии. В някои случаи, пациентите в съзнание съобщават за оплаквания, които могат да насочат спешния екип към животозастрашаващи увреди (таблица 22).
Таблица 22. Фрази, предполагащи модел и анатомия на травмата
- „задавям се“ – обструкция на дихателните пътища
- „не мога да преглъщам“ – обструкция на дихателните пътища
- „не мога да дишам“ – вентилаторна дисфункция
- „искам да седна“ – вентилаторна дисфункция, хипоксия, сърдечна тампонада
- „моля, помогнете ми“ – кръвозагуба, хипоксемия
- „ще умра“ – кръвозагуба, хипоксемия
- „искам да се изходя по голяма нужда“ – хемоперитонеум
- „много ме боли корема“ – перитонеално дразнене
- „не мога да си мърдам краката“ – увреда на гръбначния мозък
- „моля, направете ми нещо обезболяващо“ – тежка травматична увреда
- „жаден съм“ – кръвозагуба
Разсъбличане на пациента и контрол на телесната температура
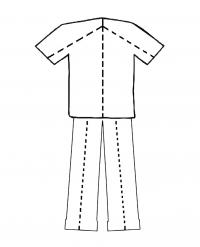
Пациентът трябва да бъде напълно разсъблечен. При кооперативни пациенти, долните дрехи могат да бъдат свалени при постоянно поддържане на гръбначната шийна имобилизация. След сваляне на дрехите и след всеки преглед болният трябва да бъде покрит с цел запазване на поверителност и благоприличие. При пациенти в безсъзнание се използва инструмент за разрязване на дрехите по точно определен метод (фигура 4), за осигуряване на достъп до тялото: венозен източник, контрол над хеморагията, преценка на различните анатомични региони. След премахване на облеклото пациентът се покрива със затоплящо одеало с цел запазване на телесната температура. Хипотермията при пациенти с политравма води до агравиране на коагулационните нарушения и хеморагията, и трябва да бъде профилактирана (физикални методи, затоплени инфузии).
Фигура 4. Метод за разрязване на дрехите по определени линии (пунктир) при пациенти с политравма
Проверка на първоначалната преценка и ресусцитация при болни с политравма
След приключване на началната оценка, водачът на ресусцитацията прави проверка на досегашните действия с техния ефект върху пациента и оценя нуждата от спешна оперативна интервенция в момента (таблица 23).
Таблица 23. Проверка на първоначалната преценка и ресусцитационни мерки при болен с политравма
- Осигурени ли са дихателните пътища?
- Получава ли пациентът кислородотерапия при максимален дебит?
- Подсигурени ли са срещу разместване всички тръби, дренажи и съдови линии?
- Изпратена ли е кръв за лабораторни изследвания?
- Функционират ли всички монитори?
- Изследвани ли са всички витални белези през 5 минути?
- Има ли нужда от артериален кръвно-газов анализ?
- Коригирани ли са всички вентилаторни и хемодинамични проблеми?
- Осигурена ли е консултация със специалист – травматолог, хирург, неврохирург, пластичен хирург?
МИНИСТЕРСТВО НА ЗДРАВЕОПАЗВАНЕТО ПРОЕКТ BG051PO001-6.2.02 „ПУЛСС - Практически увод в лечението на спешни състояния“
Покана
Ако сте медицински, здравен или сроден специалист и бихте желали да допринесете за подобряване качеството на тази публикация – да предложите свой собствен авторски текст, фотография или видео, или просто да ни посочите грешка от едно или друго естество, която може да сме допуснали при подготовката на материала, заповядайте!